Enfermedades Tropicales
Dengue
 El dengue es una enfermedad endémica de países tropicales causada por un virus que se transmite picadura de un mosquito. El dengue no se transmite de persona a persona. Es común en las zonas cálidas y húmedas del mundo. Los brotes pueden ocurrir en las épocas de lluvia. Más común en sitios con mucha población y zonas urbanas sin planificación.
El dengue es una enfermedad endémica de países tropicales causada por un virus que se transmite picadura de un mosquito. El dengue no se transmite de persona a persona. Es común en las zonas cálidas y húmedas del mundo. Los brotes pueden ocurrir en las épocas de lluvia. Más común en sitios con mucha población y zonas urbanas sin planificación.
Esta enfermedad puede afectar a toda la población, sin distinción de clase social ni edad. El haber padecido de dengue no quiere decir que no vuelva a enfermarse, puedo repetir hasta cuatro veces y cada vez se asocia a mayores complicaciones.
Los síntomas simulan a un proceso viral inespecífico que incluyen fiebre alta, vómitos, dolores de cabeza muy intenso, mal estar general, dolor en las articulaciones, detrás de los ojos y músculos, nauseas, vómitos y sarpullido. Estos síntomas pueden durar de 2 a 6 días. Algunas veces, el dengue se convierte en fiebre hemorrágica por dengue, que causa sangrado en la nariz, las encías o debajo de la piel. Cuando desaparecen las fiebres, se debe de observar durante las 48horas, vigilando dolor abdominal intenso, vómitos persistentes, respiración acelerada, hemorragias de las encías, fatiga, inquietud y presencia de sangre en el vómito, ya que puede producir la muerte; así como hinchazón de ojos y abdomen. También puede convertirse en síndrome de shock por dengue que causa sangrado masivo. Estas formas de dengue ponen la vida en peligro.

No hay un tratamiento específico ni vacunas. La mayoría de las personas con dengue se recupera al cabo de dos semanas. Se recomienda ingerir abundantes líquidos (jugos no ácidos), reposar en casa, disminuir actividades físicas y tomar medicamentos contra la fiebre, distintos a la aspirina, pueden ser de ayuda. Las personas con sospecha de dengue necesitan ir a un centro de salud para hidratarse, ser evaluado y realizarse pruebas de sangre para disminuir el riesgo de complicaciones y la mortalidad.
¿Qué se debe hacer para disminuir el riesgo de adquirir dengue?
- Cubrir los recipientes donde almacenamos agua, untándole cloro.
- Utilice repelentes para insectos que tengan DEET
- Utilice ropa que le cubra los brazos, las piernas y los pies
- Cambie el agua de los floreros cada 3 días
- Elimine los criaderos de mosquitos (floreros, gomas, latas)
- Cierre las puertas y ventanas que no tengan telas protectoras
Leptospirosis
La leptospirosis es una infección que ocurre cuando el microorganismo entra al paciente por lesiones en la piel o mucosas al estar en contacto con la bacteria Leptospira. Esta enfermedad es endémica de países tropicales o cálidos, sobre todo en aguas dulces que han sido contaminadas por la orina o tejidos de animales infectados como ratones, perros, gatos. La infección no tiene temporada en el año, siendo frecuente en cualquier mes del año, aunque es más frecuente en las temporadas de lluvia.
Esta enfermedad no se propaga de una persona a otra, en casos muy poco comunes cuando se está en contacto con orina de una persona enferma. Ocasionalmente se transmite a través del contacto sexual, la leche materna o de una madre a su bebé en el embarazo.
Las personas que tienen factores de riesgo son personas con exposición ocupacional: agricultores, granjeros, trabajadores de los mataderos, cazadores, veterinarios, leñadores, personas que trabajan en las alcantarillas, arrozales y personal militar. Actividades en aguas contamindas, tener perros como mascotas, ganado doméstico, sistemas de recolección de agua de lluvia y roedores infectados.
Los síntomas pueden ser parecidos a un proceso febril cualquiera, tarda un promedio de 10 días en aparecer y pueden incluir fiebre de elevada intensidad y escalofríos, dolor de cabeza intenso, tos seca, dolores musculares (sobre todo en piernas), náuseas, vómitos y diarrea. Además de dolor abdominal, ruidos pulmonares anormales, dolor de hueso, ojos rojos, lesiones duras en las áreas de los ganglios linfáticos, aumento del abdomen, dolores articulares y rigidez muscular, sarpullido en la piel, dolor de garganta.
Ante la sospecha de esta enfermedad se recomienda acudir a un centro de salud para realizarse analices la sangre y examen de orina.
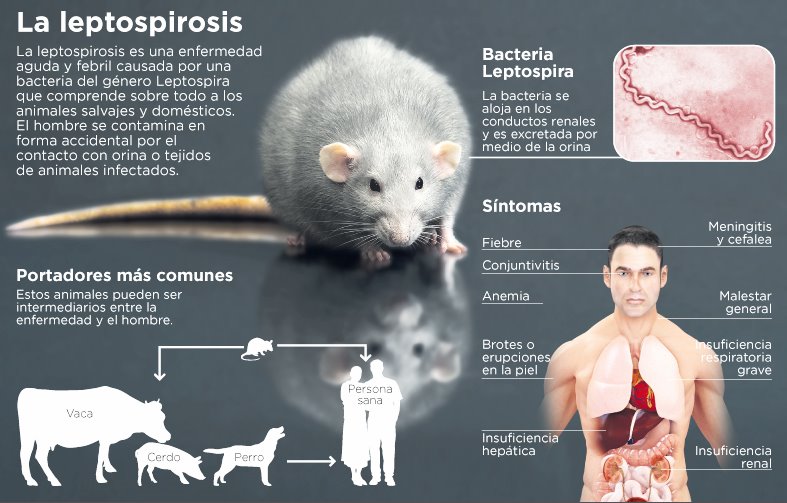
El tratamiento es ceftriaxona, doxiciclina, penicilina o sus derivados, pero no se recomienda tomar antibióticos sin la evaluación de un profesional de salud. Aunque los casos complicados o serios como reacción tipo alergias cuando se administra el antibiótico, meningitis, sangrado severo deben ser ingresados en un centro de salud para tratamiento estricto. Para disminuir las complicaciones es recomendable contactar a un profesional médico, si tiene algún síntoma o factores de riesgo para la leptospirosis. Ya que esta enfermedad podría ser mortal si no se trata de manera oportuna.
Para disminuir el riesgo de leptopirosis se recomienda:
- Evite áreas de aguas estancadas, especialmente en los climas tropicales
- Use zapatos cerrados
- Evite los criaderos de ratones
- Lave las latas y enseres de la cocina antes de usarlos, ya que el ratón pudo haberlo contaminado
- Elimine correctamente los desechos sólidos para evitar criaderos de ratones
- Si usted está expuesto a un área de alto riego, y presenta síntomas acudir a un médico
- No tomar antibióticos ya que se necesita hacer el diagnóstico.
Malaria o Paludismo
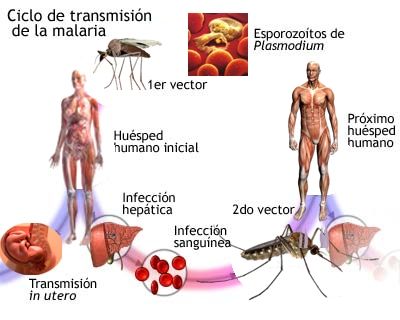
La malaria es una enfermedad tropical producida por la invasión en sangre de un parasito mediante la picadura de mosquitos anopheles infectados atacando los glóbulos rojos y produciendo anemia o rompimiento brusco de estos al cabo de 48 a 72 horas, infectando más glóbulos rojos.
Los primeros síntomas se presentan por lo general de 10 días a 14 días después de la infección, aunque pueden aparecer incluso a los 8 días o hasta 1 año después de ésta. Los síntomas ocurren en ciclos de 48 a 72 horas.
Los síntomas son causados pueden ser la liberación del parasito a la sangre que resulta en la destrucción de glóbulos rojos, también se puede transmitir de la madre al feto y por transfusiones sanguíneas.
 En algunas regiones del mundo, los mosquitos que transmiten la malaria han desarrollado resistencia contra los insecticidas y a algunos antibióticos. Estas condiciones han llevado a la dificultad de controlar tanto la tasa de infección como la diseminación y mortalidad de esta enfermedad.
En algunas regiones del mundo, los mosquitos que transmiten la malaria han desarrollado resistencia contra los insecticidas y a algunos antibióticos. Estas condiciones han llevado a la dificultad de controlar tanto la tasa de infección como la diseminación y mortalidad de esta enfermedad.
Los síntomas se pueden confundir con cualquier enfermedad febril, pero generalmente incluyen fiebre escalofriante sobre todo de predominio vespertino o nocturno, piel pálida, anemia, evacuaciones son sangre, escalofríos, coloración de los ojos y piel amarillenta, sudoración, dolores musculares, náusea y vómitos.
El diagnostico se hace mediante un buen examen físico, realizado por un médico capacitado donde puede encontrar distención de abdomen por aumento del hígado o bazo. La confirmación es mediante la visualización del parasito en el frotis de sangre tomados a intervalos de 6 a 12 horas. Así como un hemograma para valorar anemia o descenso de las plaquetas.
En República Dominicana el tratamiento de la malaria no complicada es la cloroquina y primaquina. La elección del medicamento debe ser indicado por un médico competente, En ocasiones se necesita cuidados médicos, entre ellos líquidos intravenosos (IV) y otros medicamentos, al igual que asistencia respiratoria. Debido a las complicaciones más comunes como infección cerebral (encefalitis), destrucción masiva de células sanguíneas (anemia hemolítica), insuficiencia renal o hígado, meningitis, dificultad para respirar que requiere internamiento en intensivos o sangrados masivo interno.
Se espera que con el tratamiento se obtengan buenos resultados en la mayoría de los casos de malaria, pero poco alentadores ante la infección con Plamodium faciparum con complicaciones.
Para la prevención se piensa que la mayoría de las personas que habitan en zonas donde la malaria es común han desarrollado alguna protección hacia la enfermedad. Pero si no has estado en contacto con el parásito no tendrán inmunidad y deberán tomar medicamentos preventivos.
Prevenga las picaduras de mosquitos usando ropa protectora sobre los brazos y las piernas, empleando toldillos al dormir y utilizando repelente de insectos.
Si presenta alguna sintomatología se recomienda consultar con el médico si desarrolla fiebre y dolor de cabeza después de visitar una zona tropical.
Chikungunya
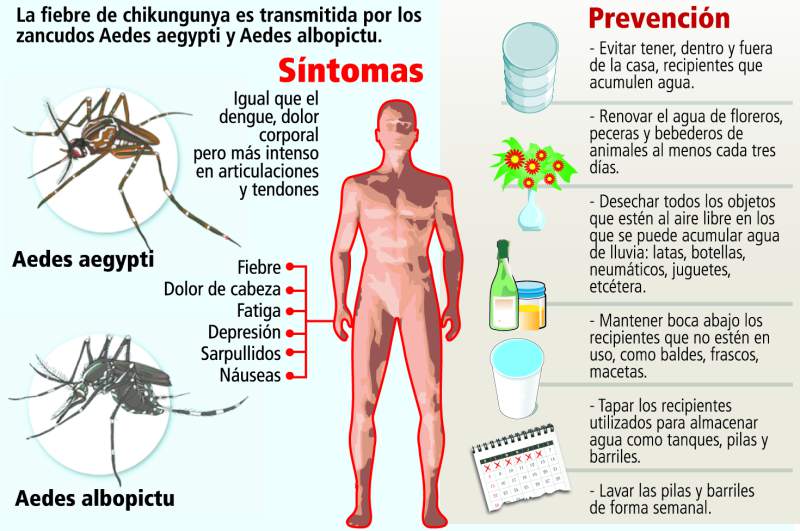
En una enfermedad viral y endémica que se transmite a través de la picadura de los mosquitos Aedes aegypti y Aedes albopictus. Cuando estos mosquitos pican a una persona con chikungunya se inicia el ciclo de transmisión. Esta enfermedad llegó a la República Dominicana llegó por el puerto de Haina, que es el principal puerto comercial del país.
Los síntomas aparecen dentro de los primeros 3 a 7 días después del contacto. Algunas personas se recuperan luego de dos días y vuelven a las actividades cotidianas. Se manifiesta por fiebre alta seguida de dolores intensos en las articulaciones (coyunturas), sobre todo las manos, pies, rodillas, la espalda y que puede incapacitar (doblar) a las personas para caminar y hasta para abrir una botella de agua. Luego de unos días puede aparecer una erupción en la piel que causa intensa picazón. La principal característica de esta enfermedad es la fiebre y el dolor en las articulaciones y que puede limitar la actividad física. Cuando ceden las fiebres empiezan malestares característicos de la fase crónica de la enfermedad, periodo en el cual la persona ya no tiene el virus, por lo tanto ya no se infectan los mosquitos si los vuelven a picar.
Generalmente el tratamiento es ambulatorio. Se debe guardar reposo en cama, de preferencia usando mosquitero, tomar acetaminofén cada 6 horas, tomar líquidos en abundancia (agua, agua de coco, sopas, jugos de frutas, suero de rehidratación oral). Se debe evitar la deshidratación que puede llevar a complicaciones. En los niños y adultos se puede bajar la fiebre también por medios físicos, con paños en el cuerpo con agua a temperatura ambiente, o baños en ducha o bañera, sobre todo cuando la fiebre está por encima de los 39 grados centígrados.
No existe una vacuna ni de un medicamento específico contra el virus. Los grupos que tienen más riesgos de complicaciones son los ancianos, los niños pequeños o menores de un año, las embarazadas y las personas con alguna enfermedad preexistente. Las madres que tienen chikungunya durante el embarazo no transmiten el virus a sus bebés. Sin embargo se ha documentado transmisión materna al recién nacido cuando la madre presenta la fiebre justo días antes o al momento del parto. La cesárea no evita la transmisión. El chikungunya no se trasmita a través de la leche materna.
Se previene controlando los mosquitos con la eliminación de criaderos. Se debe untar con cloro la superficie de los tanques de agua cada semana y mantenerlo tapado; recoger y tirar a la basura las botellas, vasos de plásticos, envases de comida y otros recipientes. Patio limpio, calle limpia!. Para evitar que el mosquito pique, se recomienda poner mallas en las ventanas, usar ropas claras de manga larga, repelentes y usar mosquiteros especialmente en los niños menores de 1 año y en las personas que tienen fiebre.
Si tienes síntomas sugestivos de esta enfermedad se recomienda ir a un centro de salud o evaluación por un médico capacitado, ya que se puede confundir con otras enfermedades febriles que tienen más complicaciones o pueden producir la muerte. Ya que el diagnóstico se basa en los síntomas que produce la enfermedad.
Cólera
El cólera es una infección diarreica aguda causada por la ingestión de alimentos o agua contaminados con el bacilo Vibrio cholerae. El breve periodo de incubación que puede ser desde horas hasta 5 días.
Es una enfermedad muy virulenta que afecta a niños y adultos y puede ser mortal en cuestión de horas. La mayoría de las personas infectadas no presenta ningún síntoma, a pesar de que bacteria puede estar presente en sus heces fecales durante 7 a 14 días después de la infección y vuelven al medio ambiente, donde pueden infectar a otras personas.
Los síntomas se caracterizan por producir diarrea acuosa aguda, blanquecina o amarillenta con olor a pescado o agua de arroz que produce deshidratación grave. Si no se da tratamiento, esta puede ocasionar la muerte.
Las personas con inmunidad reducida, como los niños desnutridos y los enfermos de sida, corren un riesgo mayor de morir si se infectan.
La transmisión del cólera está estrechamente ligada a una mala gestión ambiental. De manera característica, las zonas de riesgo son las barriadas periurbanas, donde no hay infraestructura básica, así como los campos para personas desplazadas o refugiadas, donde no se cumplen los requisitos mínimos de agua limpia y saneamiento.
Las consecuencias de un desastre pueden aumentar el riesgo de transmisión del cólera si el bacilo ya está presente o es introducido.
El cólera sigue representando una amenaza mundial para la salud pública y es un indicador clave de la falta de desarrollo social.
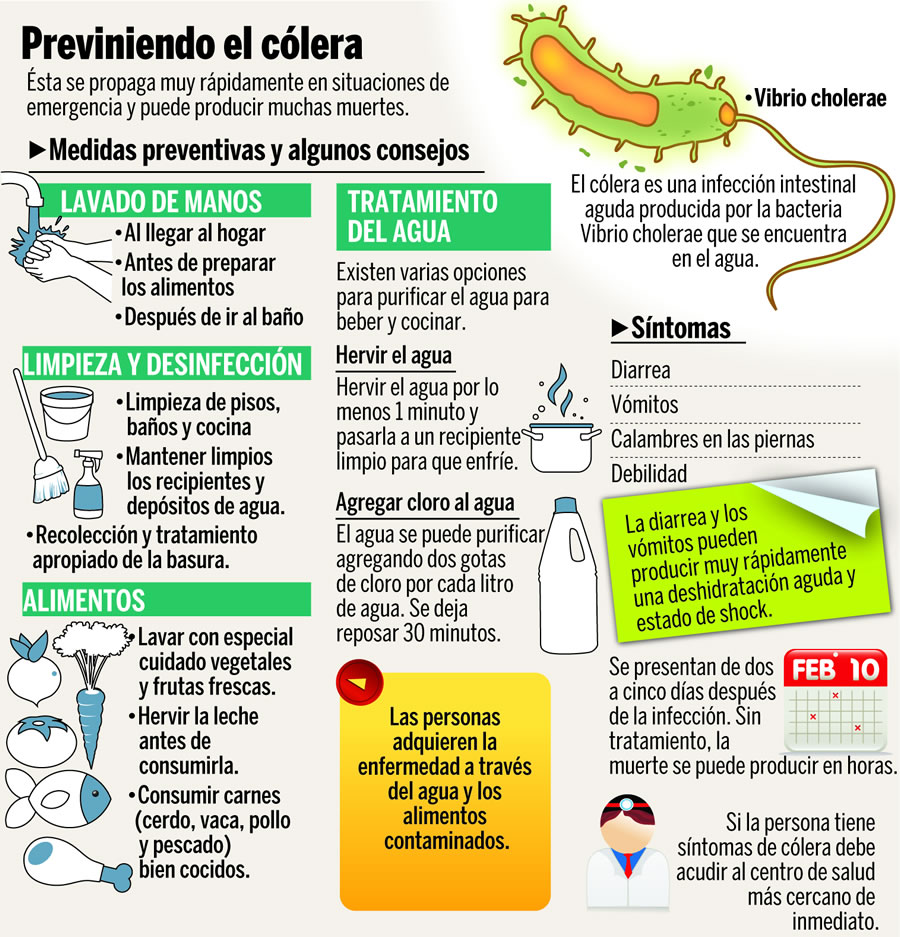
El cólera es una enfermedad que se trata fácilmente. Se recomienda sales de rehidratación oral. Y los enfermos gravemente deshidratados hay que administrarles líquidos intravenosos; también hay que darles antibióticos apropiados para acortar la duración de la diarrea, reducir el volumen de líquidos de hidratación necesarios y abreviar el tiempo en que se excreta V. cholerae. No se recomienda la administración por producir resistencia bacteriana. Si se trata a tiempo no produce mortalidad.
Existen dos vacunas eficaces y seguras para controlar la enfermedad en zonas endémicas y reducir las defunciones consiste en adoptar un criterio multidisciplinario basado en la prevención, la preparación y la respuesta, aunado a un sistema de vigilancia eficaz. El suministro de agua potable y saneamiento representa un problema formidable, pero sigue siendo un factor de importancia decisiva para reducir las repercusiones del cólera. Además del lavado estricto de manos antes de manipular alimentos, control de los productos marinos y evitar el uso de antiácidos si no es indicado por un médico. Si usted tiene síntomas sugestivos de cólera debe visitar a un centro de salud para el tratamiento.
